Неинвазивная респираторная поддержка с помощью маски может быть начата уже на ранней стадии — с первыми симптомами дыхательной недостаточности. По мере развития болезни, когда пациент утрачивает способность к самостоятельному дыханию, требуется переход на инвазивную вентиляцию через трахеостому. Но при длительном нахождении на аппарате ИВЛ высок риск различных осложнений, и чтобы избежать их или справиться с неизбежными, больному требуется интенсивный уход. Рассказываем, как обеспечить эффективность и безопасность ИВЛ при БАС и об основных правилах ухода.
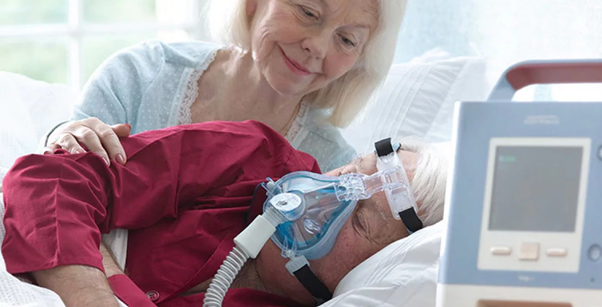
При долгосрочной ИВЛ пациенту требуется интенсивный уход
Симптомы и проявления БАС в контексте дыхания
Основное проявление бокового амиотрофического склероза заключается в прогрессирующей дегенерации соматических мотонейронов. Двигательные нейроны постепенно отмирают, что вызывает нарастающую мышечную слабость, которая распространяется на все тело. Болезнь не затрагивает легкие, но влияет на функционирование мышц, участвующих в процессе дыхания. В результате пациент начинает испытывать трудности с дыхательными движениями, страдать от одышки, гипоксии. Финалом заболевания обычно бывает гибель от дыхательной недостаточности.
Как правило, БАС проявляется в зрелом возрасте. В зависимости от того, какие группы мышц и спинномозговые тракты будут затронуты в первую очередь, выделяют несколько форм заболевания:
- бульбарная — начинается с проблем в иннервации мышц языка и глотки, расстройств артикуляции, усиленного рвотного рефлекса, трудностей с глотанием;
- шейно-грудная — проявляется вначале слабостью кистей рук, парезами и спазмами в мышцах верхних конечностей, ослаблением мышц шеи;
- пояснично-крестцовая — обычно имеет такие первые симптомы, как нарушение сухожильных рефлексов и слабость в ногах.
При бульбарной форме дыхательные расстройства возникают раньше, чем при других, и понадобится более ранний переход на инвазивную ИВЛ через трахеостому. Наиболее позднее начало дыхательных расстройств бывает при пояснично-крестцовой форме.

В зависимости от формы БАС первыми могут отказывать разные группы мышц
Респираторная терапия при БАС: ИВЛ и НИВЛ
Несмотря на многолетний опыт изучения БАС, до сих пор нет единого врачебного мнения по поводу того, когда следует начинать дыхательную терапию. Есть статистические данные об эффективности раннего начала НИВЛ (неинвазивной искусственной вентиляции легких через маску). Она продлевает срок жизни больных и оттягивает тот момент, когда понадобится вентиляция через трахеостому.
Как правило, у пациента есть выбор: начать НИВЛ при первых респираторных проблемах и адаптироваться к аппарату в спокойном темпе или как можно дольше купировать одышку медикаментами (но после может потребоваться сразу инвазивная вентиляция). Дело в том, что в случае с БАС препараты не могут восстановить нормальное дыхание и справиться с гипоксией. Они лишь снижают дискомфорт. В то время как неинвазивная ИВЛ показывает эффективность именно в борьбе с гипоксией. Она восстанавливает дыхательную функцию, нормализует показатели кислорода и углекислого газа в крови.
Абсолютными показаниями к началу НИВЛ являются:
- сатурация SpO2 ниже 88% ночью во время сна;
- содержание углекислого газа в крови PaCO2 более 55 мм. рт.ст.;
- снижение жизненной емкости легких (ФЖЕЛ) до 70% от должного;
- развитие легочной гипертензии;
- вертикализация оси сердца на ЭКГ.
Есть также симптомы гипоксии, которые можно заметить без обследования: одышка при малейшей нагрузке и даже в покое, ослабление кашлевого рефлекса, частые пробуждения от удушья и бессонница, не освежающий сон, головные боли и разбитость по утрам.

Одышка при малейшей нагрузке может говорить о дыхательной недостаточности
Эффективность неинвазивной вентиляции легких при БАС
Согласно клиническим исследованиям N. Lechtzin пациенты с БАС, которые стали получать дыхательную терапию, как только жизненная емкость легких составила менее 80% (но более 65%), в среднем жили дольше. Разница в продолжительности жизни составила 11 месяцев, по сравнению с теми пациентами, которые перешли на ИВЛ при жизненной емкости легких менее 50%. Это говорит об эффективности раннего начала неинвазивной респираторной поддержки.
Анализируя пациентский опыт, исследователи также выяснили, что чем позже была начала неинвазивная легочная вентиляция, тем сложнее шел процесс адаптации к ней. Больные с ФЖЕЛ 50-60%, впервые попробовавшие дышать с аппаратной поддержкой, с трудом приспосабливались к давлению воздуха, необходимости носить маску. В итоге 53% больных со спинальными симптомами БАС отказались от неинвазивной вентиляции. Из числа больных с бульбарными симптомами не смогли адаптироваться к аппарату 70%.
При раннем начале неинвазивной ИВЛ, когда показатель ФЖЕЛ снизился до 80%, для лечебного эффекта важно, чтобы пациент проводил на аппарате не менее 4-х часов в сутки. Оптимально, если после периода адаптации он сможет спать с респираторной поддержкой. Разумеется, немаловажную роль в этом играет правильный выбор интерфейса (маски) и корректные настройки вентиляции.

Дыхательная терапия на ранних этапах БАС продлевает срок жизни пациента
Меры профилактики и уход за пациентами с БАС на ИВЛ
Безопасность длительной легочной вентиляции — важная тема в вопросе продления срока жизни больных. При долгосрочном использовании аппаратов ИВЛ или НИВЛ растет риск инфицирования дыхательных путей, развития пневмонии, появления пролежней в местах прилегания маски. Неправильный выбор режима вентиляции и некорректные настройки могут привести к газовому ацидозу или баротравме легких. Также побочным эффектом от высоких настроек и плохо подобранной маски бывает постоянное раздражение глаз и конъюнктивит.
Но существуют меры профилактики, которые повышают безопасность долгосрочной респираторной поддержки:
- Медицинский контроль. Выбором параметров вентиляции должен заниматься врач на основе данных пульсоксиметрии и газового состава крови. Важно отслеживать состояние пациента, его возможности самостоятельного дыхания и в соответствии с этим корректировать настройки.
- Контроль работы аппарата. Если речь идет о парализованных больных, необходимо круглосуточный присмотр. Нужно контролировать герметичность дыхательного контура, состояние влагосборников и т.д. Расположение шлангов должно быть таким, чтобы исключалось их натяжение и случайное отсоединение.
- Отведение мокроты. Поскольку БАС вызывает прогрессирующую мышечную слабость, проблема отвода мокроты рано или поздно возникает перед всеми пациентами. Оптимально периодически производить замеры скорости выдоха при кашле с помощью спирометра. Показатель менее 270 л/мин говорит о том, что эффективность кашля снижена и в дыхательных путях может задерживаться мокрота. В таком случае необходим откашливатель.
- Санация дыхательных путей. При длительном использовании ИВЛ и НИВЛ особенно важно поддерживать гигиену ротовой и носовой полости. У больных, которые не могут делать это самостоятельно, нужно регулярно проводить санитарные процедуры: чистку зубов, языка, внутренней поверхности щек. Если аппарат подключен инвазивным методом, важен уход за трахеостомой.
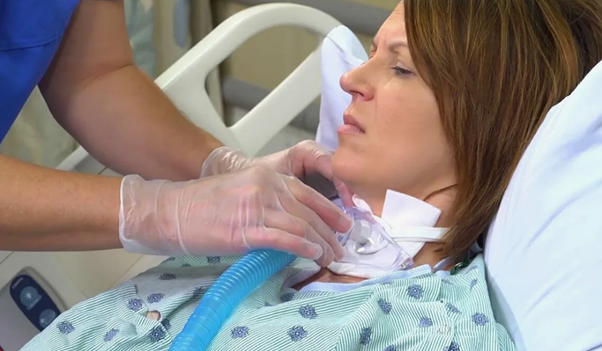
Регулярный уход за дыхательными путями снижает риск инфицирования
Наконец, важно обеспечить безопасность среды, в которой будет находится больной, и правильный микроклимат комнаты. Стоит заранее предусмотреть такие ситуации, как сбой в электроснабжении, и установить источники бесперебойного электропитания для аппарата.
Организация ИВЛ и НИВЛ в домашних условиях требует определенных усилий как от самого больного, так и от его близких, но часто это единственный способ продлить жизнь пациента и улучшить ее качество.
