Перемежающаяся высокочастотная перкуссионная вентиляция для терапии 3 пациентов с тяжелой пневмонией, вызванной COVID-19
American Journal of Case Reports, 2020.
Сергей Марченко1, Екатерина Скарлатеску2, Пауль Фогт3, Алексей Наумов1, Сергей Богненко1.
1. Отделение кардиохирургии Первого Санкт-Петербургского государственного медицинского университета им. ак. И.П. Павлова, Санкт-Петербург, Россия.
2. Отделение анестезиологии и интенсивной терапии института клинической медицины «Фундени», Бухарест, Румыния.
3. Отделение кардиохирургии, Университетская клиника Цюриха, Цюрих, Швейцария.
Описание серии случаев
Пациенты: женщина, 60 лет; мужчина, 65 лет; мужчина, 72 года.
Заключительный диагноз: вирусная пневмония COVID-19, SARS-CoV-2.
Симптомы: сухой кашель, одышка, лихорадка.
Клиническая процедура: высокочастотная перкуссионная вентиляция.
Специализация: инфекционные заболевания.
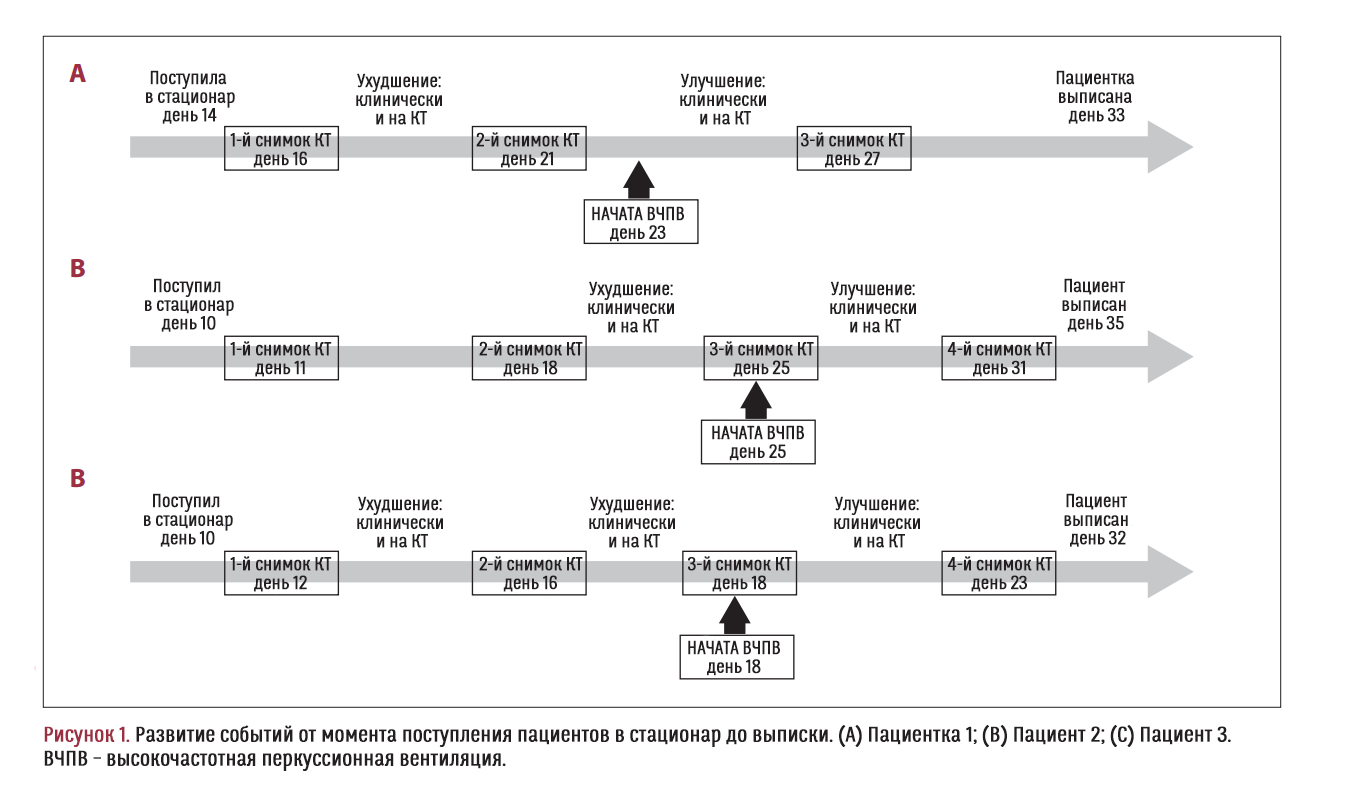 Первые случаи тяжелого острого респираторного синдрома и вирусной пневмонии при COVID-19 зарегистрированы в декабре 2019 г. В дополнение к ПЦР-тестам, компьютерная томография (КТ) лёгких может служить эффективным инструментом диагностики и мониторинга пневмонии, так как КТ-картина поражения лёгких коррелирует с тяжестью заболевания. Для пневмонии при COVID-19 наиболее характерны следующие КТ-признаки: изменения по типу «матового стекла», меж- и внутридольковые септальные утолщения, ретикулярные изменения, участки консолидации и линейные уплотнения. Эти паттерны, как совместно, так и по отдельности, могут наблюдаться на разных стадиях заболевания. Согласно недавним публикациям, обычно степень поражения лёгких резко нарастает на ранних стадиях заболевания (первые 8–9 дней с появления симптомов), наиболее тяжёлое поражение лёгких развивается через 14–21 день с начала заболевания. Затем, с 21-го–28-го дня интенсивность поражения постепенно уменьшается (т. н. «фаза абсорбции»). Подобным образом заболевание развивается в большинстве случаев с благополучным исходом; однако у некоторых пациентов патологическое изменение КТ-картины наряду с клиническим ухудшением продолжаются и после 4-й недели с начала заболевания. Такие пациенты находятся под угрозой развития дыхательной недостаточности и перевода в ОРИТ.
Первые случаи тяжелого острого респираторного синдрома и вирусной пневмонии при COVID-19 зарегистрированы в декабре 2019 г. В дополнение к ПЦР-тестам, компьютерная томография (КТ) лёгких может служить эффективным инструментом диагностики и мониторинга пневмонии, так как КТ-картина поражения лёгких коррелирует с тяжестью заболевания. Для пневмонии при COVID-19 наиболее характерны следующие КТ-признаки: изменения по типу «матового стекла», меж- и внутридольковые септальные утолщения, ретикулярные изменения, участки консолидации и линейные уплотнения. Эти паттерны, как совместно, так и по отдельности, могут наблюдаться на разных стадиях заболевания. Согласно недавним публикациям, обычно степень поражения лёгких резко нарастает на ранних стадиях заболевания (первые 8–9 дней с появления симптомов), наиболее тяжёлое поражение лёгких развивается через 14–21 день с начала заболевания. Затем, с 21-го–28-го дня интенсивность поражения постепенно уменьшается (т. н. «фаза абсорбции»). Подобным образом заболевание развивается в большинстве случаев с благополучным исходом; однако у некоторых пациентов патологическое изменение КТ-картины наряду с клиническим ухудшением продолжаются и после 4-й недели с начала заболевания. Такие пациенты находятся под угрозой развития дыхательной недостаточности и перевода в ОРИТ.
В этой работе рассмотрены 3 клинических случая: пациенты, госпитализированные с COVID-пневмонией и тяжёлым острым респираторным синдромом, которые прошли курс процедур неинвазивной высокочастотной перкуссионной вентиляции (ВЧПВ) лёгких (использовался аппарат интрапульмональной перкуссионной вентиляции лёгких IPV-2C производителя Percussionaire, США). BЧПВ – это метод, сочетающий механическую вентиляцию лёгких и высокочастотную осцилляторную вентиляцию. Методика основана на подаче маленьких порций воздуха с высокой частотой, что в сочетании с обычной вентиляцией дыхательными объёмами позволяет улучшить диффузию кислорода и вымывание углекислого газа. ВЧПВ улучшает газообмен, способствует рекрутированию зон ателектаза в лёгких, способствует мобилизации мокроты. Эта методика используется при лечении детей, в том числе недоношенных новорожденных, в ожоговых отделениях, при трансплантации лёгких, травмах, при ОРДС в качестве «спасительной» терапии. Также аппаратами ВЧПВ пользуются пациенты с хронической обструктивной болезнью лёгких и муковисцидозом.
ВЧПВ была начата в качестве вспомогательной терапии пациентов, проходивших стандартное лечение в стационаре, у которых было отмечено клиническое ухудшение, сопровождавшееся ухудшением КТ-картины, на 21-й день после появления симптомов. После ВЧПВ все пациенты демонстрировали клиническое улучшение и уменьшение объёма поражения лёгких на КТ-снимках, сделанных спустя 4–6 дней после начала ВЧПВ-терапии.
В работе описаны три клинических случая: пациенты с тяжелой COVID-ассоциированной пневмонией, получавшие дополнительное лечение методом ВЧПВ в одном лечебном учреждении без перевода в отделение интенсивной терапии. SARS-CoV-2 была диагностирована у всех пациентов методом ПЦР (мазки из носоглотки) с использованием набора реагентов D-5580 «РеалБест РНК SARS-CoV-2» («Корпорация Вектор», Россия).
Описание клинических случаев.
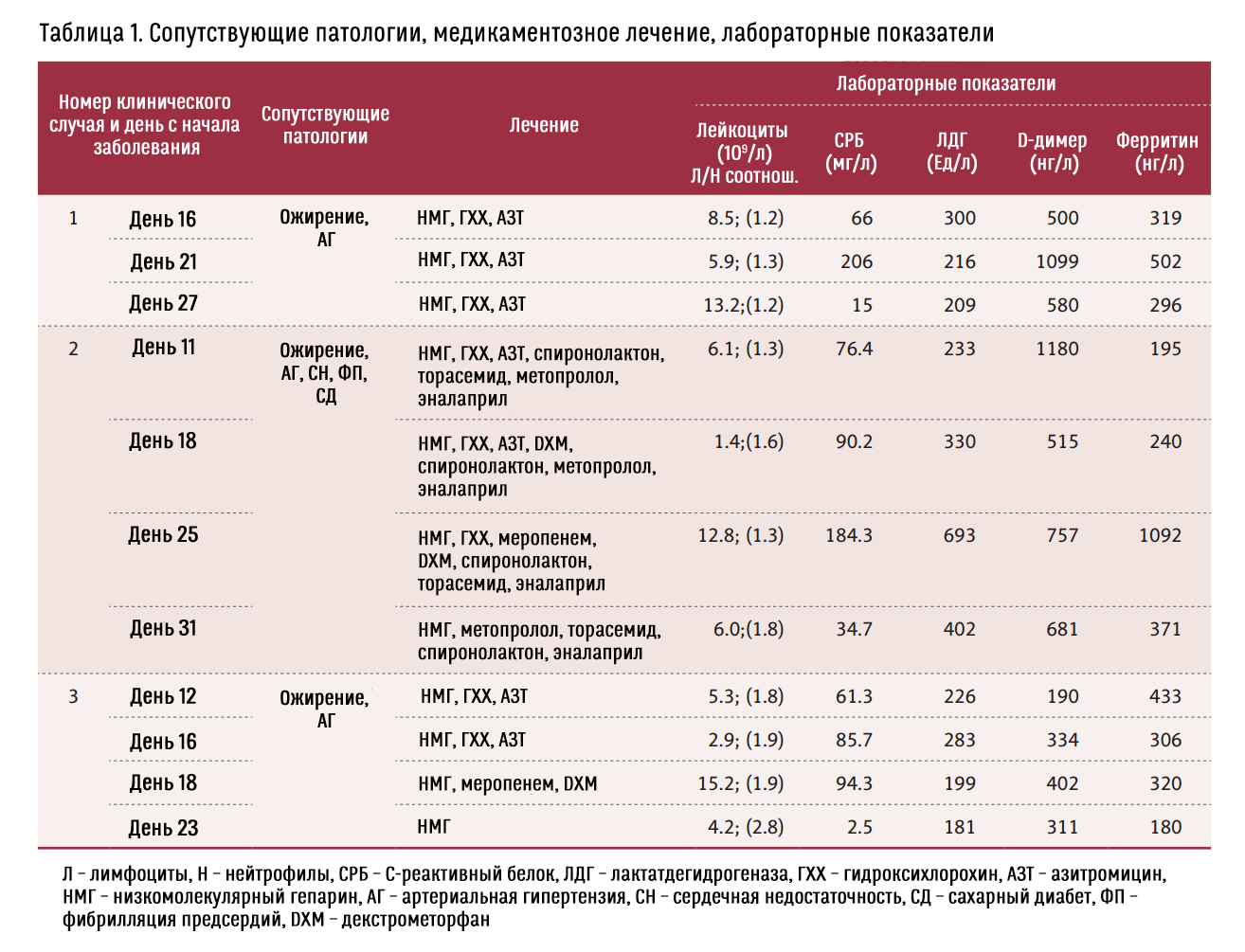
Все сопутствующие патологии и результаты лабораторных исследований содержатся в Таблице 1.
Случай 1.
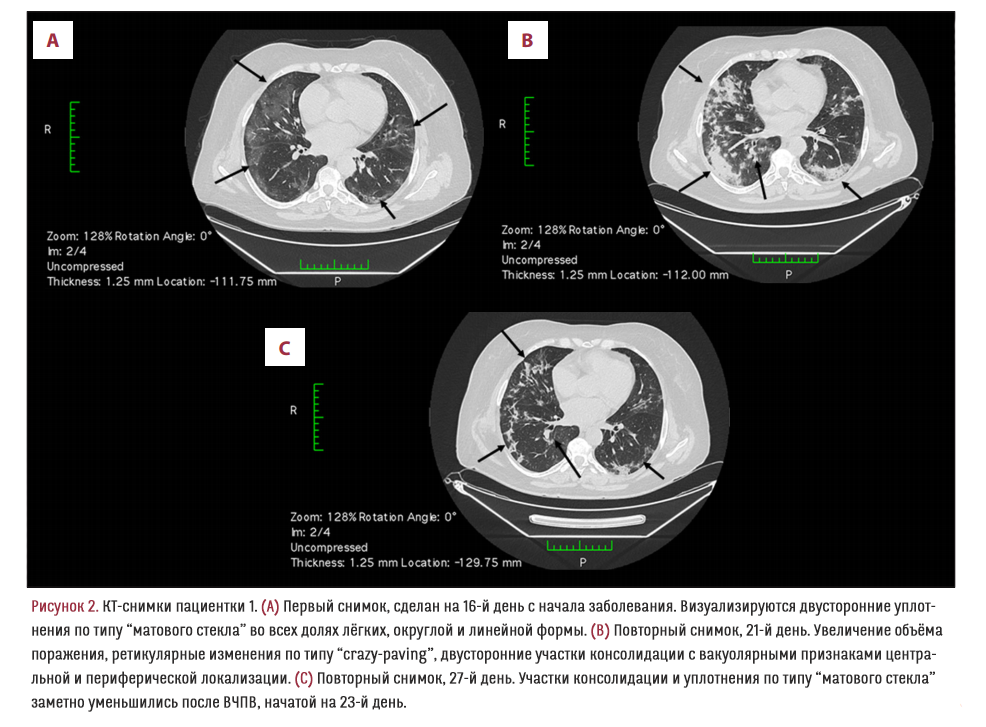
60-летняя женщина поступила в стационар на 14-й день после проявления симптомов инфекции, вызванной SARS-CoV-2: сухой кашель, слабость, перемежающаяся лихорадка. При осмотре были выявлены признаки дегидратации (сухость слизистых, синусовая тахикардия, замедление капиллярного наполнения, олигурия) и повышение артериального давления (158/90 мм рт. ст.). Пациентке было назначено стандартное лечение от COVID-19 в соответствии с актуальным на то время протоколом. Однако, симптомы стали ухудшаться (частый сухой кашель, одышка, абдоминальный дискомфорт, жидкий стул), а периферическая кислородная сатурация при дыхании комнатным воздухом упала до 92%. Ухудшение клинического статуса сопровождалось ухудшением и на КТ-снимках (5 дней между снимками): были обнаружены двухсторонние участки консолидации легочной ткани (Рисунки 1A, 2A, 2B). Так как состояние пациентки ухудшалось и из-за тяжелой дыхательной недостаточности она постоянно нуждалась в высокопоточной кислородной терапии, была начата высокочастотная перкуссионная вентиляция легких (ВЧПВ). Процедуры ВЧПВ проводились в течение недели с 8-часовыми интервалами. Через 3 дня клиническое состояние пациентки улучшилось, потребность в дополнительном кислороде снизилась, КТ-снимок, сделанный на 27-й день заболевания, показал значительное уменьшение поражения лёгких (Рисунок 2C). Дополнительный кислород был отменен на 29-й день, когда сатурация при дыхании комнатным воздухом достигла 97–99%. На 33-й день пациентка была вписана из больницы, без симптомов заболевания.
Случай 2.
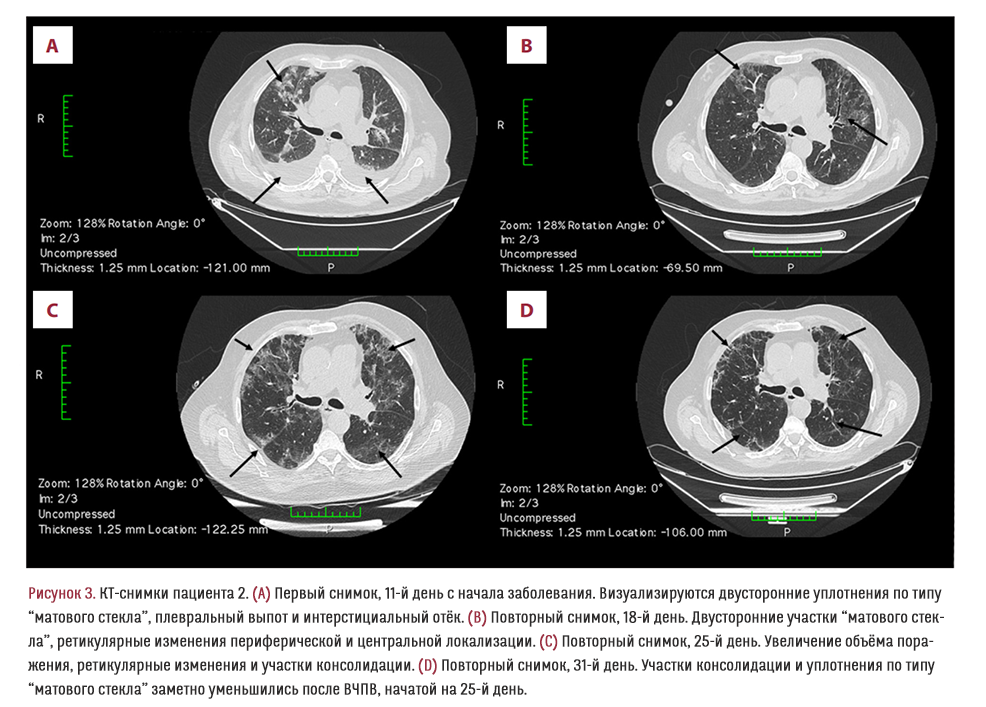
65-летний мужчина поступил в стационар на 10-й день после проявления симптомов инфекции, вызванной SARS-CoV-2, с лихорадкой, сухим кашлем, одышкой, тахипноэ, периферическими отёками, сатурацией 90% при дыхании комнатным воздухом. У пациента также множество сопутствующих патологий (Таблица 1). При аускультации обоих лёгких выявлены ослабленное дыхание и поздние инспираторные хрипы, характерные при плевральном выпоте и интерстициальном отёке, которые были подтверждены компьютерной томографией лёгких (Рисунок 3A). После поступления, помимо стандартного лечения, соответствующего протоколу учреждения, пациенту были назначены диуретики, и его клиническое состояние улучшилось: показатель сатурации вырос до 94–95% при комнатном воздухе, на КТ-снимке также было заметно улучшение (Рисунок 3B). Тем не менее, через неделю лечения состояние пациента снова стало ухудшаться: сатурация 90–91%, одышка, продуктивный кашель. Снимок КТ, сделанный на 25-й день заболевания, показал двусторонние участки консолидации (Рисунки 1B, 3C). Принимая во внимание клиническое состояние пациента и его параклинические данные, были назначены антибиотики широкого спектра и начата неинвазивная ВЧПВ. Через 6 дней терапии клиническое состояние пациента улучшилось, уровень С-реактивного белка значительно снизился (Таблица 1). Кроме того, снимок КТ, сделанный на 31-й день, показал существенное уменьшение поражения лёгких (Рисунок 3D). Пациент был полностью снят с дополнительного кислорода на 32-й день, а на 35-й день был переведён в общую палату с сатурацией 98% при дыхании комнатным воздухом и без респираторных симптомов.
Случай 3.
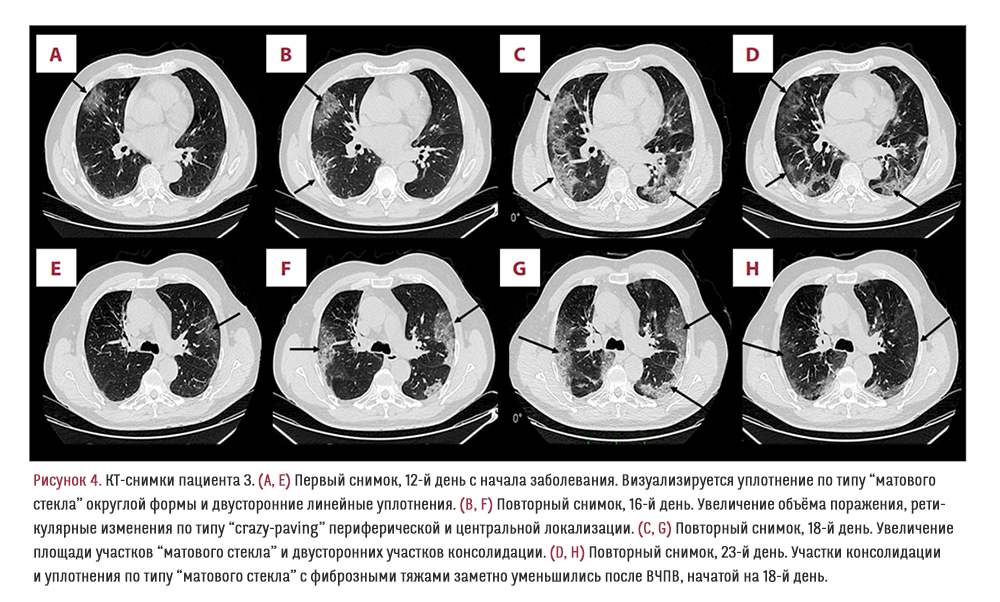
72-летний мужчина поступил в стационар на 10-й день после возникновения симптомов инфекции, вызванной SARS-CoV-2, с лихорадкой и сатурацией 96% при дыхании комнатным воздухом, без кашля или одышки, с нормальной аускультативной картиной лёгких. На второй день после поступления снимок КТ показал изменения в лёгких (преимущественно по типу «матового стекла») с вовлечением примерно 30% лёгочной паренхимы (Рисунки 4A, 4E). Пациент получал стандартное лечение от COVID-19 в соответствии с протоколом учреждения и поначалу демонстрировал положительную динамику. Однако через 1 неделю после поступления у пациента появились одышка и тахипноэ, сатурация упала до 86–88% (Рисунок 1C). Клиническое ухудшение сопровождалось и изменением картины КТ: снимки, сделанные на 16-й и 18-й день заболевания, показали увеличение объёма поражения лёгких (Рисунки 4B, 4F и 4C, 4G соответственно). Так как состояние пациента продолжало ухудшаться, были назначены антибиотики широкого спектра, кортикостероиды и начата неинвазивная ВЧПВ в прон-позиции. Спустя 5 дней клиническое состояние пациента улучшилось, КТ показала значительное уменьшение участков тяжелого гетерогенного поражения лёгких (Рисунки 4D, 4H). Пациент был полностью снят с дополнительного кислорода на 29-й день, а на 32-й день был выписан в общую палату с сатурацией 96% при дыхании комнатным воздухом и без респираторных симптомов.
Обсуждение результатов.
В настоящий момент наше понимание клинического спектра COVID-19 основано на данных ранее опубликованных работ. Основная цель исследований – предотвратить потенциальные критические осложнения вследствие дыхательной недостаточности и ОРДС, вызванных COVID-ассоциированной пневмонией, а также сердечно-сосудистых нарушений и коагулопатии. Пациенты с заболеванием COVID-19, вызванным коронавирусом SARS-CoV-2, у которых наблюдается рост объёма поражения легких и клиническое ухудшение спустя 3–4 недели после появления первых симптомов, находятся под угрозой развития дыхательной недостаточности и перевода в ОРИТ. Взрослым с COVID-19 и острой гипоксемической дыхательной недостаточностью на фоне стандартной кислородной терапии руководствами рекомендовано использование высокопоточной назальной терапии. Для пациентов с клиническим ухудшением, нарастающей дыхательной недостаточностью, высокими уровнями маркеров воспаления и прогрессирующим поражением лёгких крайне важно своевременно предпринять необходимые терапевтические меры, чтобы уменьшить интерстициальный и внутриальвеолярный отёк, рекрутировать спавшиеся альвеолы с целью снизить внутрилёгочное шунтирование справа налево и улучшить оксигенацию без перерастяжения лёгких. Для этой цели хорошо подходит терапия маленькими объёмами воздуха (или кислорода) с высокой частотой (что позволяет предотвратить резкий подъём давления), высокой скоростью потока (чтобы добраться до периферических отделов лёгких) и низким давлением (чтобы избежать баротравмы), которые подаются в гетерогенно поражённые зоны лёгких. При вирусной пневмонии очаги поражения распределены в лёгких неравномерно, разные зоны обладают разной растяжимостью. Стандартные методики неинвазивной вентиляции лёгких используют положительное давление в конце выдоха (ПДКВ) для рекрутирования невентилируемых альвеол и уменьшения механической негомогенности лёгких, однако ПДКВ может привести к перерастяжению альевол и, следовательно, баротравме. Для ВЧПВ используется патентованный дыхательный интерфейс – Фазитрон, который рекрутирует спавшиеся альвеолы, подавая воздух с оптимальным объёмом и давлением, как того требует альвеолярное пространство, без перерастяжения участков с нормальной растяжимостью – этот момент крайне важен при вентиляции механически негомогенных лёгких.
Когда была начата ВЧПВ, пациенты находились в палате, но постоянно нуждались в дополнительном кислороде и демонстрировали клиническое ухудшение с признаками прогрессирующей дыхательной недостаточности. Важно отметить, что необходимость в более агрессивной тактике лечения (в том числе в ВЧПВ) конкретно этих пациентов была выявлена при анализе клинической картины и повторной КТ лёгких. После того, как были начаты процедуры ВЧПВ, у пациентов заметно улучшился газообмен и снизилось инспираторное усилие, в то время как на КТ-снимках было отмечено уменьшение очагов поражения. Таким образом, мы смогли избежать дальнейшего ухудшения состояния пациентов и перевода в ОРИТ и смогли продолжить лечение в палате. На наш взгляд, использование ВЧПВ принесло клиническую пользу пациентам, так как позволило рекрутировать спавшиеся альвеолы за счёт высокопоточной и высокочастотной вентиляции оптимальными объёмами воздуха с оптимальным давлением, каких требует доступное альвеолярное пространство. В связи с риском аэрозольного распыления процедуры ВЧПВ проводились в отдельном помещении в присутствии минимально возможного числа сотрудников, оснащенных необходимыми средствами индивидуальной защиты (СИЗ).
Заключение.
Как показывает наш опыт, использование ВЧПВ способствовало клиническому улучшению у всех наших пациентов. 3 случая, описанные в этой работе, показывают, что ВЧПВ как дополнительный метод лечения пациентов с тяжелой COVID-пневмонией, вызванной SARS-CoV-2, позволил улучшить функцию лёгких. Помимо этого, вероятно, ВЧПВ позволила предотвратить дальнейшее клиническое ухудшение. В условиях пандемии, принимая во внимание нехватку реанимационных коек во многих регионах, вспомогательные методы лечения, которые позволяют избежать перевода пациента в ОРИТ, чрезвычайно востребованы. Таким образом, ВЧПВ может использоваться как вспомогательная терапия для пациентов с COVID-пневмонией, проходящих лечение в палате. Однако, требуются более подробные исследования по теме, прежде чем станет возможным давать окончательные однозначные рекомендации.
