Высокочастотная перкуссионная вентиляция легких у кардиохирургических пациентов при неэффективности традиционной ИВЛ
Ivan Wong, Berhane Worku, Jeremy A. Weingarten, Alexander Ivanov, Felix Khusid, Ashwad Afzal, Robert F. Tranbaugh and Iosif Gulkarov
Аннотация
Цели исследования: Неэффективность традиционной искусственной вентиляции легких (тИВЛ) после кардиохирургических вмешательств предвещает неблагоприятный прогноз, при этом экстракорпоральная мембранная оксигенация часто используется в качестве терапии спасения. Мы описываем наш опыт применения высокочастотной перкуссионной вентиляции легких (ВЧПВ) в качестве спасательной терапии при гипоксемии, которая трудно корректируется методами традиционной ИВЛ после операции на сердце.
Методы исследования: В 6-летнем ретроспективном анализе данных с 2009 по 2015 год мы выявили 16 субъектов, которым потребовалась ВЧПВ после операции на сердце. Была собрана дополнительная информация, такая как: демографические данные, подробности проведения операции, послеоперационные настройки вентиляции, включая длительность ВЧПВ, и послеоперационные исходы. Первичным исходом вмешательства было улучшение оксигенации, измеренное с помощью показателей парциального давления кислорода до и после ВЧПВ (pO2) и отношения pO2 к фракции вдыхаемого кислорода (соотношение P/F).
Результаты: 16 пациентам понадобилась ВЧПВ после кардиохирургического вмешательства. Вмешательства включали: аортокоронарное шунтирование (n
= 6), лечение аневризмы или расслоения аорты (n = 5), пластика клапана с шунтированием (n = 2), протезирование клапана аорты (n=2) и экстракорпоральная мембранная оксигенация (n = 1). Медианное pO2 увеличилось с 61 до 149,5 мм рт. ст. (P < 0,001), а медианное соотношение P/F улучшилось с 62 до 169 (P < 0,001). Улучшение pO2 и соотношения P/F было стойким в течение 24 ч, независимо от того, был ли пациент возвращен на тИВЛ (n = 4) или оставался на ВЧПВ (n = 12), при этом pO2 и соотношение P/F увеличились с 61 до 104 мм рт. ст. (P < 0,001) и с 62 до 193,5 (P < 0,001) соответственно. Выживаемость к моменту выписки составила 81%.
Заключение: В избранной нами когорте пациентов, перенесших кардиохирургическое вмешательство, ВЧПВ успешно применялась в качестве терапии спасения, устраняя необходимость в экстракорпоральной мембранной оксигенации. Хотя необходимы дальнейшие исследования, ВЧПВ следует рассматривать для терапии пациентов, перенесших кардиохирургическое вмешательство, для которых тИВЛ оказалась неэффективной.
Ключевые слова: Дыхательная недостаточность • Гипоксемия • Высокочастотная перкуссионная вентиляция• Волюметрический диффузионный вентилятор • Кардиохирургическое вмешательство
Введение
Распространенность дыхательной недостаточности (ДН) после операции на сердце составляет 2–22% и ассоциируется с повышенной заболеваемостью, смертностью и ростом затрат. Обычно ДН определяют как неспособность пациента отлучиться от вентиляции в течение 48–72 ч или необходимость во внеплановой реинтубации после операции, и она может привести к повышению показателя смертности до 15,5%.
Существует ряд стратегий лечения пациентов с послеоперационной ДН, включая, помимо прочего, рекрутирующие маневры, повышение положительного давления в конце выдоха (ПДКВ / PEEP), использование миорелаксантов (медикаментозный паралич скелетной мускулатуры), применение прон-позиции, высокочастотную осцилляторную вентиляцию, вентиляцию со сбросом давления в дыхательных путях (APRV) и применение ингаляционных легочных вазодилататоров. Для пациентов с тяжелой ДН, которые не реагируют на эти методы, обычно применяют экстракорпоральную мембранную оксигенацию (ЭКМО) в качестве крайней меры. В нашем учреждении мы накопили значительный опыт применения высокочастотной перкуссионной вентиляции (ВЧПВ), которая, на основе нашего алгоритма лечения ДН, применяется у пациентов, у которых тИВЛ оказалась неэффективной и которые являются кандидатами на проведение ЭКМО.
Высокочастотная вентиляция подразумевает, что метод способен подавать пациенту субфизиологический дыхательный объем с частотой 150 или более циклов в минуту. Существует 3 типа высокочастотной вентиляции: струйная, осцилляторная и перкуссионная вентиляция. Высокочастотная осцилляторная вентиляция генерирует колебания в легких при постоянном среднем давлении в дыхательных путях, что обеспечивает альвеолярный рекрутмент, избегая при этом низкого давления в конце выдоха и высокого пикового давления. Высокочастотная осцилляторная вентиляция — это метод вентиляции, который использовался в качестве терапии спасения или последнего средства при тяжелой гипоксемии, устойчивой к тИВЛ. Хотя данная методика в теории привлекательна, 2 недавних рандомизированных контролируемых исследования с участием взрослых пациентов с диагнозом «респираторный дистресс-синдром» показывают следующее: в первом исследовании не было обнаружено значимой разницы в результатах по сравнению с контрольной группой, а во втором был зарегистрированы более высокие показатели больничной смертности.
В отличие от высокочастотной осцилляторной вентиляции, ВЧПВ приводит к пошаговому надуванию и сдуванию легкого, основываясь на параметрах растяжимости легких и сопротивления дыхательных путей. По сравнению с тИВЛ, ВЧПВ улучшает обмен кислорода, но при более низких пиковых давлениях в дыхательных путях, чем тИВЛ, что еще больше снижает повреждение легких, одновременно рекрутируя альвеолы и мобилизуя мокроту с периферии легких в центральные дыхательные пути. Поэтому, по сравнению с тИВЛ, появление баротравмы при ВЧПВ менее вероятно, поскольку поток воздуха при ВЧПВ не идет по путям с наименьшим сопротивлением, как это происходит при тИВЛ. Баротравма или пневмоторакс без декомпрессии исключают применение ВЧПВ. В остальных случаях, в руках опытных операторов, ВЧПВ не имеет никаких других противопоказаний.
В литературе описание использования ВЧПВ у пациентов, перенесших операцию на сердце, ограничено. Есть предположение, что ВЧПВ может улучшать оксигенацию и вентиляцию при более низком пиковом инспираторном давлении и с минимальным влиянием на гемодинамику. Механизм, с помощью которого ВЧПВ осуществляет газообмен, плохо изучен; однако выдвинуто 6 теорий, согласно которым это происходит за счет: (i) прямоточного тока газа; (ii) продольной дисперсии молекул газа в конечных дыхательных путях и альвеолах; (iii) маятникового движения воздуха между соседними участками лёгких, приводящее к увеличению вентиляции мёртвого пространства; (iv) ламинарного потока; (v) кардиогенного перемешивания и (vi) молекулярной диффузии.
Накопив опыт работы с этой уникальной группой пациентов, мы описываем наши навыки применения ВЧПВ у послеоперационных пациентов, чтобы лучше определить роль этого метода у пациентов с тяжелой дыхательной недостаточностью после кардиохирургических вмешательств.
Методика
Данное исследование было одобрено нашим местным институциональным наблюдательным советом. Информированное согласие не запрашивалось по причине наблюдательного ретроспективного дизайна исследования. Был произведен поиск по запросу «ВЧПВ» по базе медицинских записей нашего учреждения с января 2009 года по декабрь 2015 года. Было выявлено сорок два пациента, из которых 16 перенесли операцию на сердце и нуждались в ВЧПВ после операции вследствие гипоксемической дыхательной недостаточности, несмотря на максимальную поддержку с помощью тИВЛ. ВЧПВ применялась по инициативе персонала ОРИТ после того, как соотношение парциального давления кислорода (pO2)/фракции вдыхаемого кислорода (соотношение P/F) снижалось до 60 при максимально переносимом ПДКВ. ВЧПВ подавалась при помощи волюметрического диффузионного вентилятора (VDR-4; Percussionaire Corp., Sandpoint, ID, USA). Базовые начальные настройки были следующими: частота циклов 500–600 перкуссий/мин; конвективная частота дыхания 15 вдохов/мин; наименьшая скорость пульсирующего потока, при которой наблюдаются колебания грудной клетки; осцилляторный CPAP 10–15 см H2O; фракция вдыхаемого кислорода 100% с титрацией на уменьшение, чтобы избежать гипероксии; соотношение вдоха/выдоха 1:1 как при конвективной, так и при перкуссионной частоте. Увлажнение вдыхаемой смеси обеспечивалось увлажнителем MR 850 (Fisher & Paykel, Окленд, Новая Зеландия) при температуре нагрева 39°C.
Собранные данные включали демографические данные, предоперационные данные и интраоперационные параметры и послеоперационные результаты. Данные, касающиеся дыхательной поддержки, включали время от проведения операции до начала ВЧПВ, продолжительность ВЧПВ, настройки ИВЛ до ВЧПВ (дыхательный объем, фракция вдыхаемого кислорода, ПДКВ). Механика легких (пиковое давление вдоха) и рентгенография грудной клетки были изучены для расчета податливости легких и определения балла по шкале Мюррея каждого пациента до начала ВЧПВ. Были собраны данные о pO2 до и после ВЧПВ и соотношении P/F через 2 и 24 часа после начала ВЧПВ.
Статистический анализ
Дискретные переменные были представлены как частоты (%) и оценивались при помощи метода хи-квадрат Пирсона. Непрерывные переменные были представлены как медианные значения с межквартильным размахом. Для анализа непрерывных переменных мы использовали ранговый тест Вилкоксона. Основные клинические результаты представлены в виде коробчатых диаграмм.
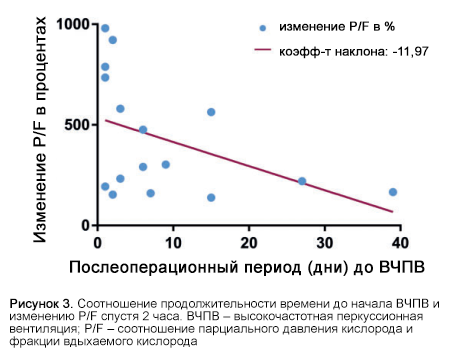
Для исследования взаимосвязей между временем от операции до начала ВЧПВ и процентным изменением соотношения P/F
использовалась простая линейная регрессия. Был установлен уровень значимости p<0,05. Анализ проводился с использованием программного обеспечения Stata 14.1 (StataCorp, Колледж-Стейшен, США).
Пациенты
В нашем учреждении в период с января 2009 по декабрь 2015 года в общей сложности 1283 пациента перенесли кардиохирургические вмешательства. Из 80 пациентов, у которых развилась послеоперационная дыхательная недостаточность, 16 пациентов оказались рефрактерны к тИВЛ и были переведены на ВЧПВ. Средний возраст пациентов составил 66 лет, а у 11 (69%) пациентов отмечались предоперационные признаки заболевания легких. Предоперационные демографические данные и сопутствующие заболевания приведены в Таблице 1. Шесть пациентов перенесли изолированное аортокоронарное шунтирование с использованием искусственного кровообращения, двое — аортокоронарное шунтирование с использованием искусственного кровообращения с операцией на клапане, пятеро — восстановление аневризмы/расслоения аорты с использованием искусственного кровообращения, еще двое — операцию на клапане с использованием искусственного кровообращения, и еще один был помещен на ЭКМО из-за остановки сердца и дыхания (Таблица 1). Интраоперационные данные и послеоперационные осложнения приведены в Таблице 2.
Результаты
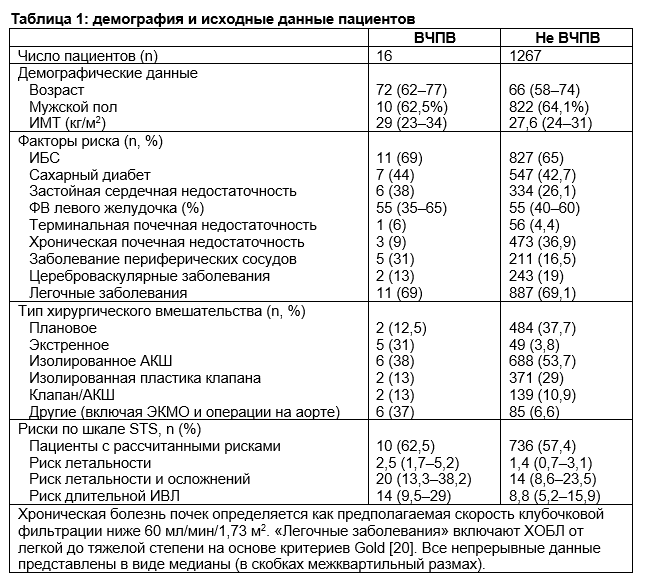
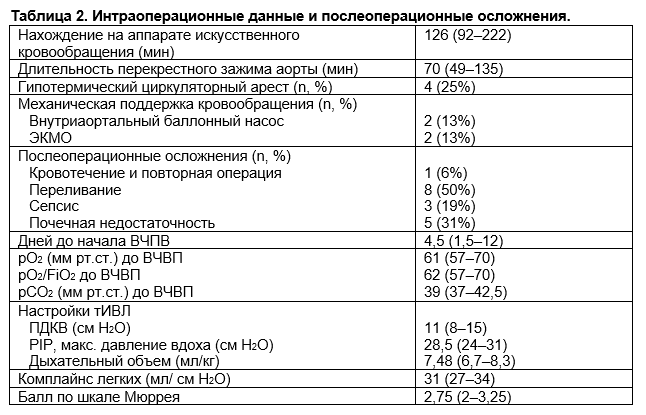
Газы артериальной крови и параметры вентиляции непосредственно перед началом ВЧПВ продемонстрировали тяжелую гипоксемию со средним значением отношения P/F 62 (57–70) и средним значением ПДКВ 11 (8–15) мм рт. ст. Средний балл по шкале Мюррея составил 2,75 (2–3,3), что соответствует наличию тяжелого повреждения легких. Средний показатель pO2 увеличился с 61 до 149,5 мм рт. ст. спустя 2 ч после начала ВЧПВ (P
< 0,001), а средний показатель отношения P/F улучшился с 62 до 169 (P < 0,001). Медианное pO2 увеличилось почти на 70% через 24 часа после начала ВЧПВ с 61 до 104 мм рт. ст. (P
< 0,001), а медианное отношение P/F
увеличилось более чем в 3 раза с 62 до 193,5 (P < 0,001), несмотря на то, что 25% пациентов к этому моменту времени были переведены обратно на тИВЛ (таблица 3, рисунки 1 и 2). Медианное время на тИВЛ до начала ВЧПВ составило 4,5 (межквартильный размах 1,5–12) дней. Медианное время на ВЧПВ составило 5 (1,5–12) дней. Выживаемость до выписки составила 81%. Три пациента скончались по причине полиорганной недостаточности. Пациент 8 скончался от септического шока вследствие пневмонии, рефрактерной к нескольким вазопрессорам, семья дала согласие на проведение только паллиативных мер («comfort measures only»). Пациент 10 скончался от правожелудочковой недостаточности через день после отключения от ЭКМО, несмотря на 14 дней бивентрикулярной поддержки с помощью ЭКМО. Пациент 14 скончался вследствие тяжелой гипоксемии от септического шока на фоне пневмонии и почечной недостаточности.
Анализ взаимосвязи между сроками начала применения ВЧПВ и улучшением оксигенации и соотношения P/F выявил, что более раннее начало использования ВЧПВ имело тенденцию к большему первоначальному улучшению оксигенации и соотношения P/F (Рис. 3).
Обсуждение результатов
В этом описательном анализе мы представляем наш опыт применения ВЧПВ в качестве спасательной терапии у пациентов, страдающих от ДН, устойчивой к тИВЛ после операции на сердце. ВЧПВ за счет пневматического привода подает пациенту цикличные, ограниченные по давлению, прерываемые потоком вдохи. Диффузионные и конвективные эффекты перкуссионного воздушного потока создают двухфазные колебания, которые генерируют противоток газа, облегчая удаление внутрилегочных выделений и устранение «воздушных ловушек», а рекрутирование легких достигается за счет улучшения внутрилегочной диффузии.
Имеются ограниченные данные, свидетельствующие о преимуществах использования ВЧПВ у новорожденных, детей и взрослых с респираторным дистресс-синдромом и у пациентов с ожогами. ВЧПВ уже более 20 лет является основой терапии пациентов с ожогами и дымовой токсической ингаляцией. Благодаря своей превосходной эффективности при терапии пациентов с ожогами ВЧПВ стала основным методом искусственной вентиляции легких в Военном Институте хирургических исследований США/Ожоговом центре армии США для пациентов с токсической дымовой ингаляцией. В одном рандомизированном контролируемом исследовании (Chung и соавт.) стратегия механической ИВЛ с низким дыхательным объемом сравнивалась с ВЧПВ у взрослых пациентов с тяжелыми ожогами. Хотя показатели вентиляции в обеих исследуемых группах были схожи, показатели оксигенации (pO2 и соотношение P/F) были значительно лучше в группе ВЧПВ, при этом ВЧПВ служила в качестве спасательной терапии для тех пациентов, которым механическая ИВЛ не помогла. Похожее исследование было проведено для группы детей с тяжелыми ожогами (Carman и соавт.): авторы получили сопоставимые результаты с более высокими показателями pO2 и отношениями P/F в группе ВЧПВ по сравнению с ИВЛ с контролируемым давлением.
Встречающиеся в научной литературе данные по использованию ВЧПВ после операции на сердце довольно скудны. Forti и соавторы описывают использование ВЧПВ у пациента, для которого механическая ИВЛ через 10 дней после операции на клапане оказалась неэффективна, с последующей экстубацией пациента через 2 дня. Наши наблюдения во многом повторяют данные этой работы: мы также зарегистрировали резкое увеличение pO2 и соотношения P/F при начале ВЧПВ у пациентов, перенесших операцию на сердце (Таблица 3). Как свидетельствует балл по шкале Мюррея (>2,5), пациенты из нашей когорты находились в критическом состоянии, которое характеризовалось тяжелым повреждением легких; пациенты нуждались в спасательной терапии. Благодаря использованию ВЧПВ улучшения pO2 и соотношения P/F были достигнуты через 2 часа и сохранялись до 24 часов (см. Таблицу 3, Рисунки 1 и 2), даже после прекращения ВЧПВ у четверти пациентов. Улучшение pO2 и соотношения P/F было более выраженным при более раннем назначении ВЧПВ, особенно в острой фазе их дыхательной недостаточности [<14 дней искусственной вентиляции легких (Рис. 3)]. Мы достигли 81% выживаемости в когорте пациентов в критическом состоянии и избежали необходимости в проведении ЭКМО, а следовательно, связанной с ней заболеваемости, вследствие кровотечений и тромботических осложнений. Мы также предполагаем, что улучшение оксигенации и вентиляции вследствие ВЧПВ на раннем этапе послеоперационного периода привело к улучшению общей гемодинамики в нашей когорте пациентов с сердечными заболеваниями, которые в противном случае вероятно не смогли бы перенести вентиляцию под высоким давлением.
Наше учреждение является единственным в штате Нью-Йорк, которое использует ВЧПВ в качестве альтернативной стратегии вентиляции легких у взрослых и применяется только к пациентам, у которых механическая ИВЛ оказалась неэффективной. Ограниченное использование ВЧПВ обусловлено необходимостью наличия квалифицированного респираторного терапевта, прикрепляемого к пациенту на время ВЧПВ, и ограниченным количеством доступных аппаратов ВЧПВ. Это не обусловлено стоимостью вентилятора ВЧПВ (в нашем случае VDR-4), которая примерно на 25% выше стоимости обычного вентилятора. Принимая во внимание экономичность ВЧПВ и наш положительный опыт использования этого режима вентиляции, мы считаем, что ВЧПВ следует рассматривать как вариант лечения пациентов, для которых тИВЛ оказалась неэффективной, до начала ЭКМО.
Интересно, что ВЧПВ помогает не только избежать ЭКМО, но и спасать пациентов, которые уже находятся на ЭКМО. Недавно было опубликовано 3 работы, в которых ВЧПВ использовалась либо как метод спасения, либо как метод отлучения от ЭКМО пациентов с острым респираторным дистресс-синдромом. Blondonnet и соавторы описали случай 17-летнего пациента мужского пола с тяжелым респираторным дистресс-синдромом взрослых вследствие аспирационной пневмонии, который был переведен на ЭКМО после неудачной попытки улучшить газообмен с помощью невентиляционных стратегий, включая паралич, прон-позиционирование и рекрутирующие маневры. Несмотря на ЭКМО, оксигенация не улучшилась, и впоследствии пациент был переведен на ВЧПВ, что дало 5-кратным увеличением pO2 через 30 минут. Пациент был отлучен от ЭКМО на следующий день. Boscolo и соавторы описали случай 48-летней женщины с септическим шоком и гипоксемической ДН на фоне пневмонии, переведенную на ЭКМО после несостоятельной тИВЛ. На 18-й день госпитализации пациентке была назначена ВЧПВ при причине недостаточной оксигенации на тИВЛ во время нахождения на ЭКМО из-за скопления густой мокроты в бронхах и периферических отделах легких. Через 20 минут пробного 4-часового периода ВЧПВ наблюдалось улучшение соотношения P/F и мобилизация мокроты. На следующий день пациентка была отлучена от ЭКМО. Протоколированное использование ВЧПВ для взрослых с ревматоидным артритом на ЭКМО было изучено Michaels и соавторами и продемонстрировало сокращение продолжительности ЭКМО и выживаемость при выписке сопоставимую с данными исследования CESAR.
Ограничения
Помимо небольшого размера выборки, у настоящего исследования есть ограничения, присущие ретроспективному анализу данных амбулаторных карт пациентов (в т. ч. Неполнота данных и потенциальные неточности в данных).
ЗАКЛЮЧЕНИЕ
Хотя необходимо проведение дальнейших исследований, можно сделать вывод, что на основе данных представленной когорты пациентов метод ВЧПВ следует рассматривать как метод спасения у пациентов кардиохирургии при неэффективности традиционной ИВЛ.
Конфликт интересов: не заявлен.
